-
2016���Ї�ȫ���t���Ј��F��lչǰ���A�y
2016/9/19 10:56:58����Դ:�Ї��a�I�lչ�о��W�������w���� �� С�����ղر��������ӡ�����P�]��
������ʾ��ȫ���t����General Practitioner������ָ����ȫ���t�WӖ��������ȫ���t�����l������ �ṩ�ߣ��邀�ˡ���ͥ����^�ṩ���|�����㡢�B�m���C�Ϻ͂��Ի����t�����գ����M�������������c����ȫ��λؓ؟ʽ�������t���������҇������ڬF�A����ȫ���t����General Practitioner������ָ����ȫ���t�WӖ��������ȫ���t�����l������ �ṩ�ߣ��邀�ˡ���ͥ����^�ṩ���|�����㡢�B�m���C�Ϻ͂��Ի����t�����գ����M�������������c����ȫ��λؓ؟ʽ�������t����
���������҇������ڬF�A��ȫ���t���� �����^�٣���ͥ�t�����˰���ȫ���t���⣬߀�����l��l��Ժ�t�����l���t�������tԺ�� ���R���t�������L�ڿ����S��ȫ���t���˲����İlչ���҇��ļ�ͥ�t��������ȫ���t�� �����w����˱��Č����ߵĸ�������ԅ^�֡�ȫ���t���ƶ��Q���� 20 ���o����ʮ������Ĵ�ȫ���t�W�İlչ�v�̾͏Č����t���r�� �M�뵽�ˌ����t���cȫ���t���fͬ�lչ�ĕr�ڡ�Ŀǰ��ȫ���t���ƶ��ѽ����������Ĵ������� Ӣ�������� 50 ��������ȫ���ռ���
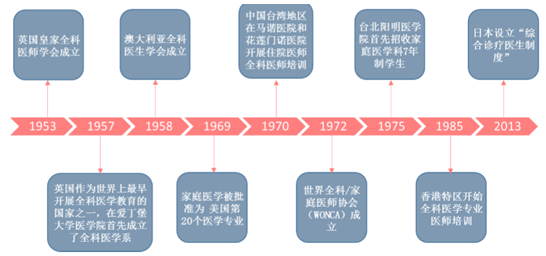
ȫ��ȫ���t���lչ�vʷ
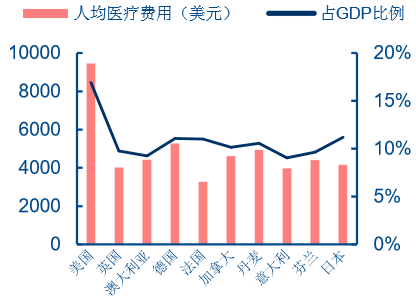
�������yӋ��ȫ���t�������ί� 80%�ij�Ҋ���Ͷ�l���������t��ÿ���� 20%���Ϳ���ʹ �����ʽ��� 5%��ÿ�f������ 1 �����ӱ����t�����냺�������ʿɽ��� 2.5%�����w�س����� �ɽ��� 3.2%��ȫ���t���c�����t�������Bģʽ�����Ռ�����ģʽ�ȷ������@���^�e�����ߵķֹ� �����ڱ��Ͼ���ˮƽ������t���wϵ�\��Ч�ʺͽ����t���M�õȷ���l�]����Ҫ���á�
ȫ���t���c�����t���ą^�e

����1988 �꣬�����ͥ�l���M����WONCA���״Ό�ȫ���t�W�����Ї���1993 �꣬���A�t �W��ȫ���t�W�֕��ij�������־���҇�ȫ���t�W�W���Q����1997 �꣬���й����롢����Ժ�P ���l���ĸ��c�lչ�ěQ���������“�ӿ�lչȫ���t�W�����Bȫ���t��”���΄գ�Ҳ�LJ����� �Ό����Bȫ���t���������ˑ��Ը߶ȡ�
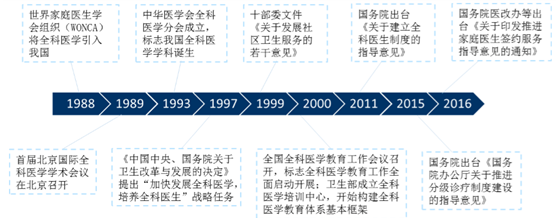
�҇�ȫ���t���ƶȰlչ�vʷ
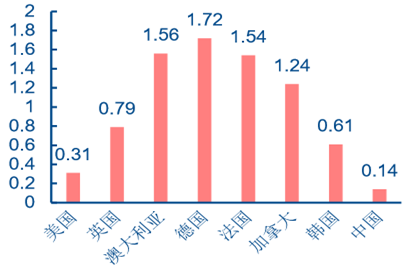
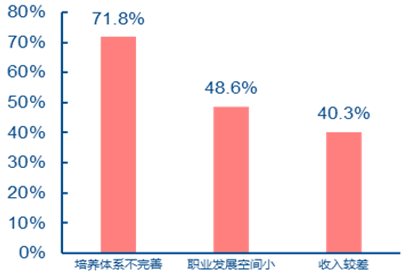
���������҇�ȫ���t�����B�wϵ�����ơ��I·����������н��؈�]����������ԭ�� �S��� 20 �����g���҇�ȫ���t���ƶȽ��O�Mչ�^������ֹ�� 2015 �꣬�҇���ȫ���t���o Փ�ڽ^��������ÿǧ�˿� 0.14 ����Ӣ�� 0.79 ���������Ĵ������Ȱl�_���ҳ��^ÿǧ�˿� 1.5 ����߀������������ռ�t������ 6%��Ӣ�� 28%�������Ĵ������Ȱl�_���ҵı����� �^ 40%�����棬�^�l�_���ҵIJ����Ȼ�dz����@��ͬ�r������ȫ���t���I���������㣨�H �� 5%�������t�WԺ�W����ȫ���t���������x�I�����҇���ȫ���t���W�v�ձ鲻�ߡ������� ���l���ʲ��������������t���џo���M�����ȫ���t������ı����£��҇���ȫ���t���ƶ� �ĸ�������ü�ޡ��S�� 2015��2016 �꡶����Ժ�k���d�P�����M�ּ��\ ���ƶȽ��O��ָ����Ҋ�������P��ӡ�l���M��ͥ�t�����s����ָ����Ҋ��֪ͨ�����_���҇���ȫ���t���ƶȽ��O������ȫ�µĕr���������ߵĴ���֧���£��҇�ȫ���t�������١��W�v�^ �͵Ć��}�����õ������Խ�Q��
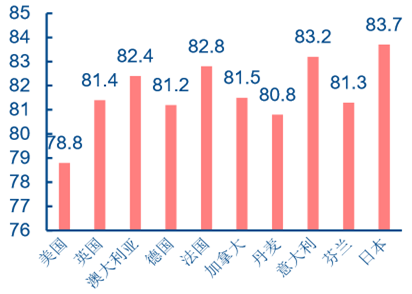
����ÿǧ�˿�ȫ���t������
����ȫ���t��ռ�t����������
���L�t�WԺ�W�����x�I�ֲ��{��
�t�WԺ�W����Ը�ɞ�ȫ���t����ԭ��
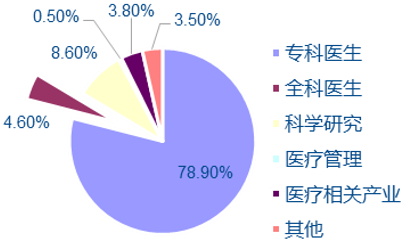
����Ŀǰ������ȫ���t������ռ�t�����˔��� �����H 12%��������ڵ��������� 40%�ı����������t�W���^�Ȱlչ�c��ͥ�t����ȱ�� ʹ���������˰��F�Ĵ��r�������˾����t���_֧�� 15 ��ʾ������Lڅ�ݣ��������l�_���� �ăɱ����ң����߰����t��֧�����]�Ў�������������r�ĸ��ƣ�2014 �������˾��� �������� 78.8 �q���@������������l�_���ҡ�
2015 �����������˾��t���M�ñ��^
��������˾���������
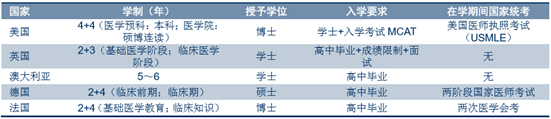
�����l�_�����t�W�����Ծ�Ӣ�������������·֞�ߵ��t�W������ȫ��Ҏ������Ӗ���^�m�� �������A�Σ��ߵȽ����A����Ҫ�ɸߵ��t�WԺУ���M��Ҫ��ČW���M���t�����A֪�R����Ӗ�� �W���� 5-8 ��֮�g��ȫ��Ҏ������Ӗ�A�Ό���ȫ�ƺ͌����M�Є��֣����A����Ӗͨ�^���� ��ȫ���t���Y�|���r�g�� 2-3 ��֮�g���^�m�����A��؞��ȫ���t�������I���ģ�������� ȫ���t�����t��֪�R�����gˮƽ��
�������ȫ���t���ߵ��t�W������r
�������ȫ���t��Ҏ������Ӗ��r
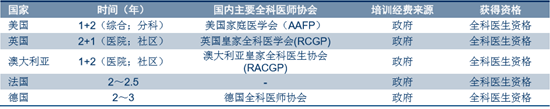
�������ȫ���t���^�m������r
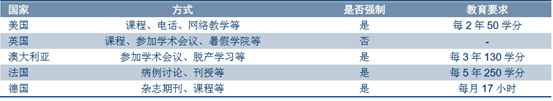
�����͂��Pϵ���棬����ȫ���t���̘I���Թ͞������ܹ͞��o���̘I���c���棬�����ɻ�� �c�̘I���������c�̶��̘I���o�����շ�ʽ�t�Ă��˷������ψF꠷��շ���lչ�����ՈF ���Ҫ��ȫ���t�����oʿ���Ӵ��T�������������֡������ߵȽ�ɫ���ɡ�
�������ȫ���t���̘I�����շ�ʽ���^
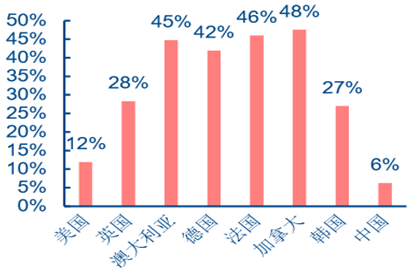
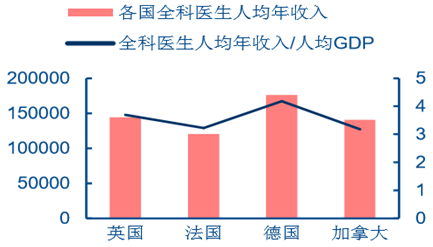
��������ȫ���t���Ĵ����ձ��^�ߣ�Ӣ�������Ȱl�_����ȫ���t�������s�����ƽ������ �� 3-4 �����c���������҇�ȫ���t�������c���ƽ������ˮƽ������ƽ��
����ȫ���t���˾������루��Ԫ��
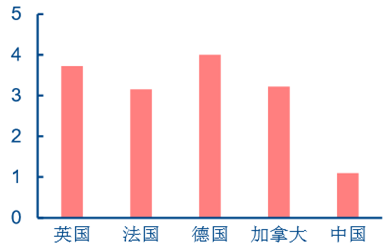
ȫ���t�������^���ƽ������ı���
������ͬ��֧����ʽ���t���ķ����|�������M�����c�D�\��Ը�ȶ�������Ҫ��Ӱ푡����H�� ��Ҋ��ȫ���t��н��֧����ʽ��Ҫ�� 5 �N�����Y�ơ�����Ч֧����������֧���������^֧���� �����N���M�����а����^֧���Ͱ����N֧�����Q�����A���M�ƶȣ���������֧���t�Ǻ��M �ƶȡ�Ŀǰ��Խ��Խ��ć��Ҳ��û��֧����ʽ�c�����N���M���a���C�ƣ��Դ��M�t���YԴ ����Ч���á�
ȫ���t��н�겻֧ͬ����ʽ���^

�����S���˾����������L�ͻ����Y���ĸ�׃���҇����Բ��˔��ѳ��^ 3 �|�����������˔��s ռ�҇����������˔��� 80%���ϣ����Բ����ί��M�Ç����������҇����l�����M���s 70% ���ң���ͬ�r���˿����g���ӄ��ı����£��҇����Բ������˔��ό�����������ȫ���t���L ���ԡ��B�m�ԡ�ϵ�y�Ե��t������ģʽ���c���Բ�������Ҫ���m��ˎ�����ڏͲ顢�L�ڙz�y �w���������t���V����ƥ�䣬�������A������������пɞ顣�{��Y��Ҳ�@ʾ��ͥ�t���� ���@���������Բ����ߵ������О��Ѫ�ǡ�Ѫ���Ŀ�����r���S�����Բ����ߔ��� �ľ�����ȫ���t�����������ό�Ѹ�����ӡ�
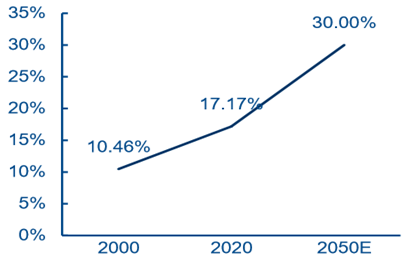
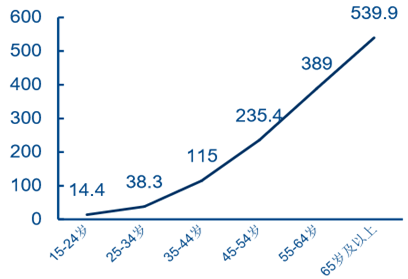
�҇� 60 �q�����˿�ռ��
2013 ���҇��������Բ������ʽyӋ��%��
����Ŀǰ���҇��t���YԴ�Y����ʧ����r���أ��҇� 80%���ҵ��t���YԴ�����ڴ���У� 20%�ֲ��ڻ��Ӻ��r�壬����҇������t���������������^�����lչ�^�龏�����Ĺ��o�ȿ��� 2000-2015 �꣬�t�C��Ŀ�� 1.63 �f�����L�� 2.76 �f�������L���Ȟ� 69.1%����ͬ���҇��� ���t���l���C�����s�� 100.00 �f���½��� 92.08 �f�����½����Ȟ� 7.9%��������Ƕȿ��� 2004-2015 �꣬�tԺ���\���˴�ռ�����t���C���\���˴εı����� 32.7%���L�� 40.0%���� ͬ�ڻ����t���C���\���˴�ռ�ȅs�� 64.7%�½��� 56.4%���tԺ���t�������ߡ��t���M�õ� ����Ч��ʹ���҇��t���YԴ�Y����ʧ��Ć��}���m�ӄ���
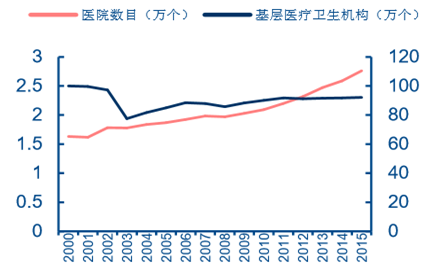
�҇���ͬ����t���C����Ŀ����
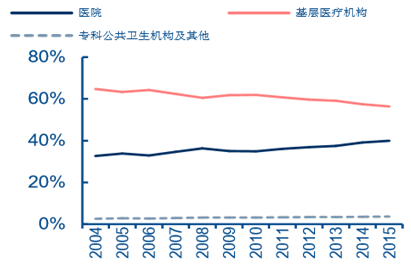
�҇���ͬ����t���C���\���˴�ռ��
����������ˁ��f�����ڻ����t���C�����������^�������ߌ������t���C�������λ�� ������Ч�ί�������L���B���˟oՓ�����p�ؾ�����ȥ�����tԺ���\�����T��ʹ�� ���tԺһ̖�y���˝M�黼���ӄ��˰��տ����y�Ć��}��ͬ�r�����ڴ����tԺ�z�� �M��ˎ�M�^�F��סԺ���^�ߣ��^���t����r�^����أ�Ҳ�g������˻��߿����F�� ���档
�����Ĺ��o�ȁ��f�������tԺ�^�d�\����r���أ�2015 �� 1-9 �������tԺ����ʹ���ʸ� �_ 99.6%������һ���棬�����t���C��������Ч���^�ͣ�һ���tԺ����^�l������ ���ġ��l��l��Ժ�IJ���ʹ����ֻ�� 60%���ң�ͬ�r�����ڴ����tԺ�^���t�����t ���Y��ʹ�ò������Ć��}���҇��t���Y��Y������u�½����ղ���֧���L�U����� ��
2015 �� 1-9 �¸���t���C��������
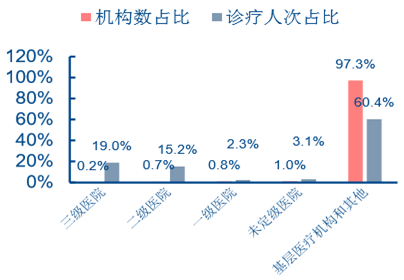
2015 �� 1-9 �¸���t���C������ʹ����
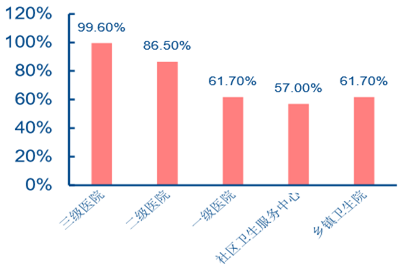
�����҇���ȫ���t�������c���ƽ�����������ƽ���H�� 4%���ҵ��t�������볬�^ 10 �f Ԫ������^�ڰl�_���� 3-4 �������ƽ����ȫ���t�����룬�҇�ȫ���t���Ĵ����^�ͣ�н�� �؈������������@Ҳ���҇�ȫ���t���ИI�˲ŅT�������|���w�^�͵���Ҫԭ������Ҏ ����ȫ���t���Ķ�N����C�ƣ��L�ڿ���Ψ�����ȫ���t�������롢�،��I�lչ���g���� �����������˲ż���ȫ���t���Fꠡ�
ȫ���t�� 2015 ������ֲ��{�飨�fԪ��
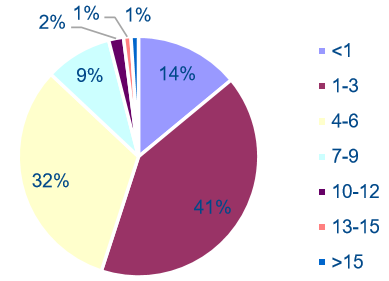
ȫ���t�������볬�^ 10 �f�ı���
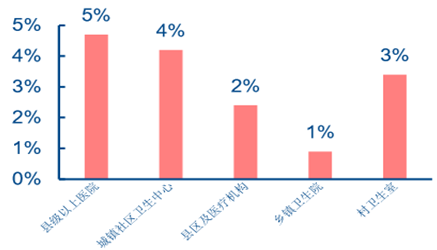
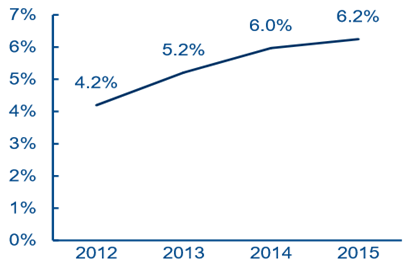
���������@ʾ 2015 ���� ��ÿ�f��ȫ���t����Ŀ�� 1.38 �ˣ��^ 2012 ��� 0.81 �����Ӽs 70%��ռ�t��Ⱥ�w�ı���Ҳ �� 2012 ��� 4.2%������ 2015 ��� 6.2%���mȻ�c��������� 2020 ���_��ÿ�f�������� 2-3 ���ϸ��ȫ���t��Ŀ�ˣ����� 2020 ���҇��˿� 14 �|�˹��㣬�҇���Ҫ�s 28-42 �f��ȫ ���t������ȣ�߀�� 9-23 �f�˵IJ�ࡣ�����]��“5+3”���Bģʽ�������H�� 5 �꣬��ȫ ���t�������B�����^�L����˺ܶ�ȫ���t�W���I���t�WԺ�W����δ�߳�У�T���{��Y���@ʾ Ŀǰ�H�� 35%��ȫ���t�����v��ȫ���t��Ҏ������Ӗ��������Ҫ�ɃȿƵȿ����D�����������S��“5+3”���BģʽЧ�������w�F��ȫ���t�����˔���������������
�҇�ȫ���t���˔��������L
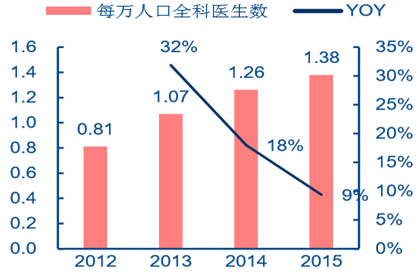
ȫ���t��ռ�t��Ⱥ�w������������
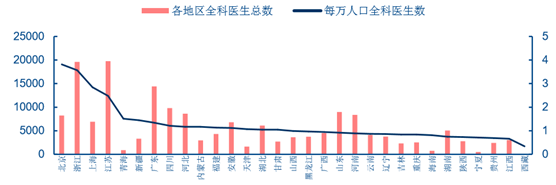
�����ĸ��ص���r������ 2014 ��ױ������㽭���Ϻ��ͽ��K��ʡÿ�f�˿�ȫ���t�����քe �� 3.82��3.57��2.85��2.48 �ˣ��ѽ������������������� 2020 ��ÿ�f�˿�ȫ���t����Ŀ �_�� 2-3 �˵�Ŀ�ˡ�
2014 ���҇����^ȫ���t���˔�
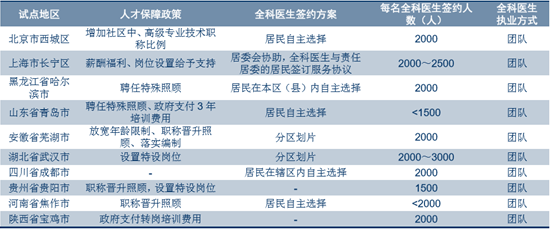
����2012 �꣬���Ұl��ί�� 5 ��ί��ӡ�l���P��ӡ�lȫ���t���̘I��ʽ�ͷ���ģʽ�ĸ� ԇ�c����������֪ͨ���� ȫ�����������x�˗l���^������ʮ���^�_չȫ���t��ԇ�c������ ��ȫ���t���Ĉ̘I��ʽ�ͷ���ģʽ�M��̽����
����ȫ���t��ԇ�c���иĸ﷽�����^
 �����������İ���wԭ�������У��D�d���H�����������Ϣ֮Ŀ�ģ������֙��О飬Ո��һ�r�gϵ�҂��Ļ�h�����]�䣺cidr@chinaidr.com��
�����������İ���wԭ�������У��D�d���H�����������Ϣ֮Ŀ�ģ������֙��О飬Ո��һ�r�gϵ�҂��Ļ�h�����]�䣺cidr@chinaidr.com�� -
- ���c�YӍ
- 24С�r
- ������
- ������
- ���x�f�_���ʽ�Ƶ�1���µ���ΝM��ȫ�����þ�����
- ¶�I����ѩ�����˄��f�|���Ј������c�_���� �b����I현ݰl����S�U��
- ��һ�Σ��J��̎�����粿���U���I�����C����ͨ���J���w����
- ���Ǽ���ѭ�h����+���Ƕ�Ʒ�ưl����/������С��I����ϯ��ϯ
- �Ĵ��Ƴ������ꡰ�����o�������L�x�ܡ��Єӡ��_����С�WУ��һУһ����
- �����Οᡱ��ʎ�Ї�
- ����·�A���ˣ��۬����y��ϵ�u�Rָ�ϡ���һ���ƻ�ϲ�������ƴ����I�N�T��
- ѩӳ�|�����y�c�hâ��ë��ƽƷ�������Ї�������ҫ���m��
- ���̽��������a�I����
- ���������U��؛�ϼsҎ�t��ӆ�����Ј���Ҋ